“我是参加对越自卫反击战的老兵,你们的细致、专业解决了常年困扰我的行走困难和痛苦,向你们表示深深的感谢和敬意!”近日,越战老兵邹先生将一面锦旗送到了中山大学孙逸仙纪念医院。该院神经科团队日前为邹先生成功开展了血管内介入治疗,医生通过操作细小的导丝,为右侧颈内动脉慢性闭塞合并嗜酸性粒细胞增生性淋巴肉芽肿(木村病)的邹先生解决了多年的不适,“小创口”解决了“大问题”。
 △邹先生发来的感谢信息
△邹先生发来的感谢信息

△邹先生为中山大学孙逸仙纪念医院神经科团队送来锦旗
六旬越战老兵健康亮红灯,反复头晕是血管闭塞惹的祸
年逾花甲的邹先生是一名“嗜酸性粒细胞增生性淋巴肉芽肿(木村病)”合并高血压患者,长期在风湿免疫科随诊治疗。木村病患者通常表现为头颈部无痛性淋巴结肿大或皮下肿块、外周血嗜酸性粒细胞增多和血清IgE水平明显升高等,部分患者合并脑栓塞、血栓闭塞性脉管炎。
邹先生此次因为反复头晕伴发作性左侧肢体麻木症状来到中山大学孙逸仙纪念医院神经科就诊,完善头颅MRI检查示患者大脑右侧半卵圆中心旁多发陈旧脑梗塞,CT灌注检查发现大脑右侧中动脉供血区明显低灌注表现,数字减影血管造影(DSA)检查显示右侧颈内动脉起始段以远出现了慢性闭塞的情况。因患者既往木村病史,治疗期间神经科团队与风湿免疫科、影像科等多学科协作会诊,明确患者目前免疫功能稳定,并排除大血管炎导致的慢性右侧颈内动脉闭塞,并与患者充分沟通讨论后决定进行血管内介入治疗开通慢性闭塞血管。
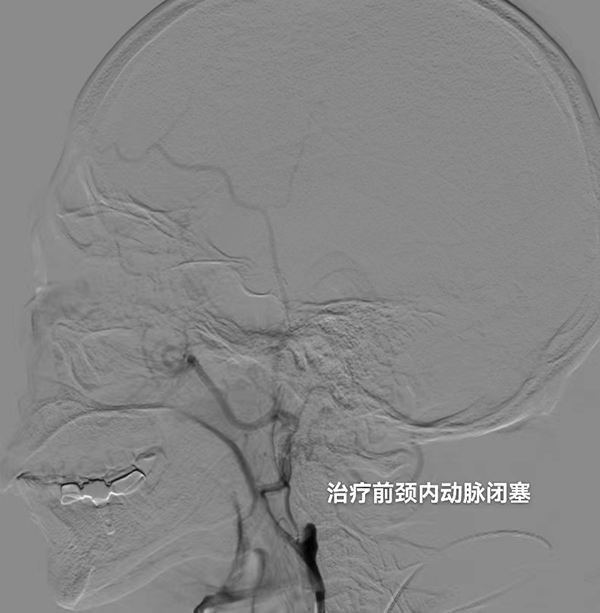
△术前造影显示,患者右侧颈内动脉慢性闭塞
中山大学孙逸仙纪念医院神经科介入团队也立即针对患者病情及手术方案开展了整体评估,通过患者临床症状及头颅灌注等检查明确了手术适应症,结合血管高分辨MRI判断闭塞段血栓性质,并制定了介入治疗的详细保护策略,对高灌注脑出血等手术风险进行了预判和应对方案的制定。
微导丝发挥大作用,医生精细操作开通生命线
“不用开刀,不用全麻,只是很小的创口就能见效!”医生的话让邹先生放下心来。按照手术预案,神经科介入团队有条不紊地为邹先生实施了局麻下右侧颈内动脉慢性闭塞开通术,术中,神经科介入团队经微导丝多次试探后,成功进入闭塞颈内动脉的远端真腔,随后球囊预扩张、抽吸血栓、支架置入……支架如同一把“小伞”把慢性闭塞的血管缓缓支撑开来,再次造影时团队欣慰地看到,邹先生原来闭塞的右侧颈内动脉及远端血管显影良好,神经功能正常——介入很成功。在积极配合术后管理治疗后,邹先生的症状得到了明显缓解并顺利康复出院。在返院复查时,DSA显示邹先生右侧颈内动脉血流通畅,支架在位无狭窄,颅内血管分支显影良好。
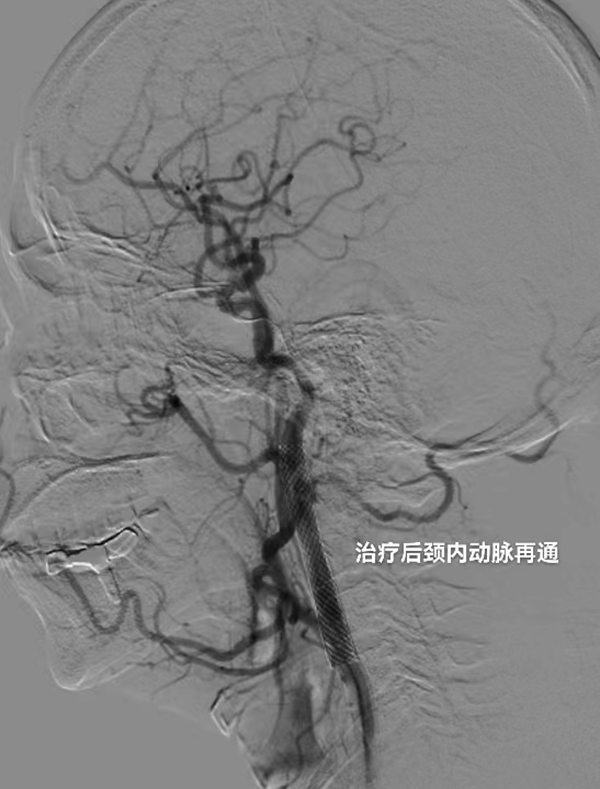
△术后造影显示右侧颈内动脉闭塞再通
介入治疗技术趋成熟,更多颈动脉闭塞患者将获益
中山大学孙逸仙纪念医院神经科杨新光副主任医师指出,慢性颈动脉闭塞患者的治疗目的主要在于降低中风的发生风险及改善认知功能。近年来,随着腔内介入器具的发展及相应技术的进步成熟,介入治疗成功率较前增高。但在治疗慢性颈动脉闭塞时,一定要选择正确的适应证、合理的治疗方案、精细的术中操作、细致的围手术期管理,根据颈内动脉闭塞性病变的时程、程度、累及范围、部位、侧支循环代偿功能等评估,选择适宜的治疗方法,提高血运重建成功率,改善颈动脉闭塞患者的颅内血流,使更多患者获益。
颈动脉慢性闭塞的患者常常表现出头晕、反复的短暂性脑缺血等症状,但部分侧支循环代偿充足的患者也可能没有明显症状发生。眼动脉的栓塞或血流代偿较差的患者可表现为反复发作的一过性视网膜缺血,部分患者会发展为慢性眼部缺血综合征,表现为黑矇、视物模糊,甚至失明。若颈动脉慢性闭塞继发的分水岭区域灌注压下降明显,也会表现出类似急性脑梗死的临床症状,如肢体偏瘫、失语等。另外一些少见的临床表现包括不自主的单侧肢体抖动、晕厥发作、头痛、面部搏动感、认知功能下降等,出现上述症状时需要注意及时完善颈部血管超声等相关检查评估,及时就医。
【专家简介】

杨新光
中山大学孙逸仙纪念医院神经科副主任医师;
硕士研究生导师、神经科介入专业组组长;
广东省医学会脑血管病分会青委会副主任委员、广东省医学会介入医学分会神经介入学组副组长、广东省医学会脑血管病分会介入学组副组长、广东省卒中学会神经介入分会常务委员、广东省神经科学学会常务理事、广州市医院协会卒中管理分会副主任委员、中国卒中学会神经介入分会青年委员、中国卒中学会国际介入培训学院青年导师;
曾荣获中国神经介入青年医师手术大赛一等奖、第二届“介入之音”急诊取栓全国总决赛一等奖、中国卒中学会神经介入年会2018病例挑战赛二等奖等多个奖项,荣获2019年第五届“羊城青年好医生”、荣获2022年第二届广东“实力中青年医生”;
以第一/共一或通讯作者发表高水平论文7篇,中文核心期刊多篇,参编、参译著作2本。