今年8岁的小橙,除了看上去瘦瘦小小的,和其他孩子并无不同,但自3年前以来她就需要不间断输血来维持生命,只因她患有一种“血液疾病”——遗传性球形红细胞增多症,让她反复出现贫血、黄疸、脾肿大。为了有效控制贫血和黄疸,广医三院小儿外科王勇主任团队为小橙开展“小儿单孔腹腔镜脾切除术”减轻贫血症状,让孩子的发育重回正轨。
遗传性贫血,8岁女孩面临生命隐形挑战
遗传性球形红细胞增多症(Hereditary spherocytosis,HS),是一种由遗传因素引起的血液疾病,其核心是红细胞的形态发生异常。正常红细胞的形态是呈盘状且中间凹陷的,当红细胞的形态发生改变时,导致它们变得过于脆弱,无法正常携带氧气以供生命所需。同时,异常形态的红细胞亦无法通过脾脏滤过,从而红细胞会遭到过多破坏,从而引发溶血性贫血、黄疸,脾脏功能亢进,脾脏体积增大。这种病症往往会给患儿的生命带来威胁。
小橙就是其中一员,她的血红蛋白长期处于70g/L左右(正常8岁儿童是110-160g/L),感染后甚至下降到50-60g/L左右,需要间断输血维持血红蛋白。小橙家长感到十分焦虑,不知该如何是好,辗转多地就诊,最终来到我院小儿外科王勇主任门诊。
“遗传性球形红细胞增多症是遗传性溶血性贫血的异质性疾病,其特征为贫血,黄疸,胆石症和脾肿大。该病虽然不能治愈,但可以通过脾脏切除有效控制贫血、控制黄疸等症状。”广医三院小儿外科王勇主任介绍。
手术治疗指征:精准判断,守护健康
王勇主任强调,小儿脾脏切除术是一项重大的决定,它需要严格的手术指征。
脾脏,作为人体重要的免疫和血液过滤器官,其功能亢进时会加速红细胞的破坏,加剧贫血症状。术前腹部CT显示小橙脾脏明显增大,大小约130mm*105mm,占据了左侧腹部大部分空间。肿大的脾脏加剧了小橙贫血的症状。
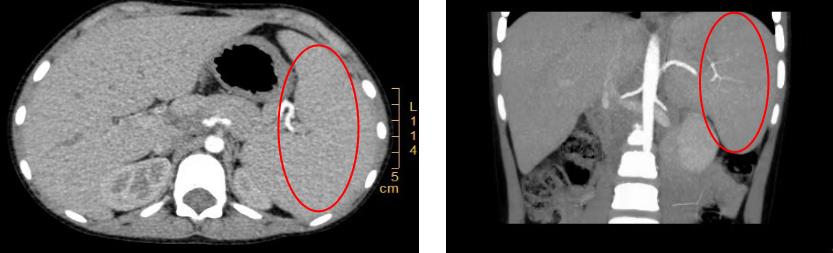
小橙术前CT
王勇主任介绍,遗传性球形红细胞增多症所致脾亢,根据血红蛋白、网织红细胞、未结合胆红素数值高低,将病情严重程度分为轻度、中度和重度三类,即:
严重:血红蛋白 (Hb) < 8 g/dL,网织红细胞计数 > 10%,未结合胆红素 > 51 μmol/L。
中等:Hb 8 - 12 g/dL,网织红细胞计数 6% - 10%,未结合胆红素 34 - 51 μmol/L。
轻度:Hb 11 - 15 g/dL,网织红细胞计数 3% - 6%,未结合胆红素 17 - 34 μmol/L。
而小儿脾切除术治疗遗传球形红细胞增多症也需要根据病情分类进一步评估。
对于严重类型的HS患儿,建议进行脾切除术,并尽可能延迟至患儿年龄超过6岁;
对于中等类型的HS患儿,脾切除术的指征不太明确,应根据脾脏大小和生活质量参数个性化制定,一种较为公认的指征是伴有血小板减少症或白细胞减少症的症状性或疼痛性脾肿大,影响患儿的生活质量。另外不可接受的皮肤黄疸也会成为影响手术决定的因素;
对于轻度类型的HS患者,一般不建议进行脾切除术。
根据小橙的病情,王勇主任团队判断属于“严重类型”,且年龄已经超过6岁,对于小橙而言,脾切除术不仅能够减轻贫血症状,还能减少因脾功能亢进而引发的其他并发症,使她的生长发育回归正轨,改善她的生活质量。
单孔腹腔镜脾切除术:小切口解决大难题
对于脾切除手术,传统开腹手术虽然在控制术中出血方面表现出色,但对于像小橙这样的小女孩来说,腹部留下的大切口可能会成为她一生的印记。与之相比,腹腔镜微创手术具有精细的手术切口、较少的出血量、快速的术后恢复以及轻微的术后疼痛等优势,进一步地,单孔腹腔镜手术作为微创手术的前沿技术,相较于常规的多孔腹腔镜手术,它仅需要一个微小的切口,使得术后的疼痛更轻,恢复更快,留下的疤痕更小,更隐蔽。
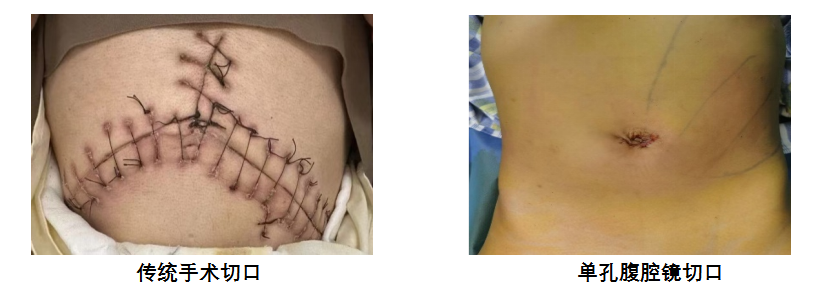
经过团队综合评估及家属的意见,决定为小橙施行单孔腹腔镜脾切除术。在王勇主任的带领下,手术团队经过4小时的手术,通过长度仅2cm的手术切口,成功为小橙完成了手术,手术过程中出血量仅为5毫升,充分展示了王勇主任团队的高超技术和丰富经验。
王勇主任团队手术中
术后,小橙的恢复顺利,她的笑容再次绽放,仿佛在告诉我们,她已经准备好迎接新的生活。这次手术的成功,不仅为她带来了健康的希望,也为她的家庭带来了巨大的安慰。该手术的成功,标志着我们小儿外科团队在微创技术领域的又一重要进展,展现了我们在小儿外科手术中的专业实力和对患儿福祉的不懈追求。
