无症状,病程慢,负重呼吸半年有余,
当50岁的李阿姨来中山大学附属第六医院就诊时,
胸腔内的肿瘤已有胎儿大小。
少见病例,巨大肿瘤,
“总要有人来做这些高难度的手术”
因“反复气促半年,加重2个月”,家住广西的李阿姨慕名来到中山六院胸外科就诊。半年时间里,李阿姨先后前往多家医院,发现右侧胸腔被一个胎儿大小的肿瘤占据,外院CT考虑胸壁来源、膈下动脉供血、右心房受压、右肺不张,穿刺病理没有明确肿瘤的性质。
完善检查后发现,李阿姨右侧胸腔存在巨大肿瘤,肿瘤压迫膈肌、右侧肺、仅有部分右肺上叶残留肺功能;肿瘤与膈肌、右肺动脉等胸腔内的大血管关系密切,疑似累及膈肌和胸壁、右心房明显受压;随后又通过CTA检查明确肿物的血供情况;在万全的准备之下,相关医生又对李阿姨进行穿刺活检,依据检查结果,考虑为孤立性纤维性肿瘤。
胸外科医生最为关注的肺功能数据提示:李阿姨第一秒用力呼吸容量仅1.61L,实际和预计的比值只有55%,手术风险较高,围术期并发症风险也较大。更为雪上加霜的是,抛开手术的难度不提,相关文献报道里2000以上的术中出血量对李阿姨这个重症贫血患者而言甚至会有生命危险。然而,在当下的处境里,手术治疗是李阿姨唯一的选择。
了解病情后,我院胸外科廖洪映教授还是决定接受这个挑战:“总要有人完成这些高难度的手术,否则患者是没有出路的”。类似的肿瘤此前在中山六院并不多见,每一例都堪称一个“硬骨头”。
征得家属同意后,廖洪映迅速为李阿姨安排手术。
多学科助力,手术顺利完成,如期康复
术前MDT讨论中,中山六院放射科、肿瘤内科、介入科、放疗科、麻醉科、重症监护室、输血科等众多相关科室共同参与协商围术期的治疗计划,确定手术方案——介入科主任张波团队负责处理肿瘤主要供血血管的栓塞问题,降低术中出血风险;考虑到李阿姨术前为中度贫血状态,输血科主任成文利协助备血,为手术的安全性进一步保驾护航;手术麻醉科主任靳三庆同样对本次手术高度重视,经协商制定了最适宜的麻醉体位,一起讨论了手术的治疗方式、术中麻醉风险等各类险情的应对措施。
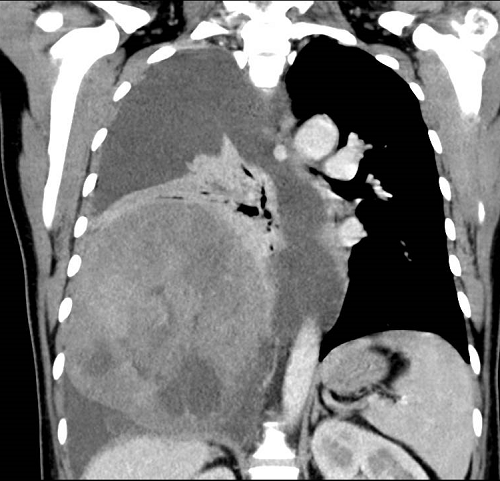
术前检查影像
一切准备工作已就绪。由廖洪映主刀、在各学科专家的通力配合下,李阿姨的手术顺利进行。廖洪映再次采用胸腔镜辅助、正中劈开胸骨+右前外侧切口进行手术。术中发现,肿瘤几乎占满了李阿姨的整个右侧胸腔,右肺近乎完全受压萎缩,肿瘤与胸壁、肺组织、膈肌、肺血管之间带蒂相连。这种情况下,采用双切口加上腔镜辅助法可以使患处暴露得更加充分、方便完成一系列操作;加之介入科有效的血管栓塞处理,李阿姨的术中出血量最后控制在300ml左右。
术后第一天,复查CT发现李阿姨右肺复张良好;1周左右,李阿姨顺利出院。
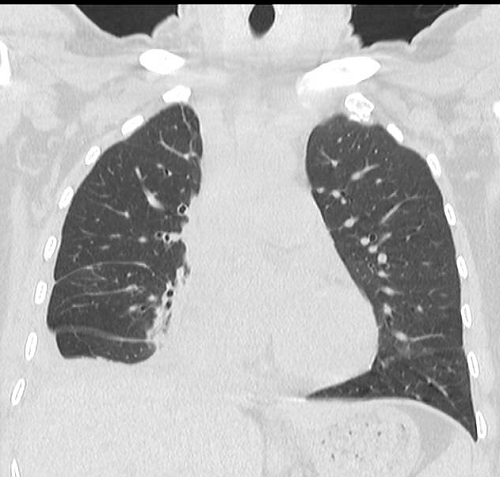
术后第一天CT复查影像
孤立性纤维瘤
孤立性纤维瘤(solitary fibrous tumor,SFT)是一种胸膜常见疾病,最早由 Klemperer和 Rabin报道。肺部巨大的孤立性纤维瘤指肿瘤直径>7cm的肺部孤立性病变,是孤立性纤维瘤病在肺部的特异性改变。
早期肺部SFT常常无典型临床表现,多在体检时的胸片检查里发现。随着肿瘤的不断增大,患者可能出现如胸痛、呼吸困难及咳嗽等相应的压迫症状。部分患者可能出现非胰岛素瘤性低血糖症,即产生胰岛素样生长因子导致低血糖症,随后可能出现继发性肥大性骨关节病,导致杵状指。
临床特点
孤立性纤维瘤多见于成年人,不存在性别差异。
孤立性纤维瘤均发生在肌体的深部软组织,最常见的是胸腔内,其次是大腿、盆腔、后腹膜。尽管孤立性纤维瘤的发生部位主要局限于胸膜,如今,医学界对肺外孤立性纤维瘤也有了一定的认识与了解。
患者的具体症状与肿瘤部位有关,躯体软组织肿瘤表现为无痛性包块,腹腔病变则与受累器官有关。
怎么治疗
孤立性纤维瘤的最终确诊需要依靠病理学及免疫组化。
1.广泛的手术切除是局部期孤立性纤维瘤患者的首选治疗方案。对于良性病变,孤立性纤维瘤的复发率仅为2%;恶性病变中有50%可以治愈,余者出现复发和转移的概率较大,需要进行持续的随访检查。
2.化疗是晚期孤立性纤维瘤患者的首选治疗方案。参照软组织肉瘤的一线化疗方案,以阿霉素为主的联合治疗最为适合。万一化疗无效,还可以考虑靶向治疗,可以参考软组织肉瘤通用的帕唑帕尼、安罗替尼等;也可以使用有针对性的方案,如贝伐单抗结合替莫唑胺。