指导专家:中山大学孙逸仙纪念医院急诊科副主任 杨正飞 主任医师
年逾五十岁的杨伯(化名)患上急性髓系白血病化疗后骨髓抑制,病情危重的他同时面临着高营养风险、高误吸风险的重重困境,在这场与死神较量的医疗救治中,中山大学孙逸仙纪念医院急诊科EICU医护团队开展超声引导下鼻空肠管置入术,为杨伯开放了一条“完美双C型”的生命通道。据悉,这是该院EICU一区成功开展30余例超声引导下鼻空肠管置入术之一,这项技术在临床上的成熟应用,将为更多危重症患者救治带来精准、有效的营养补给。
重症患者双“高风险”,医护团队打开“完美通道”
近日,中山大学孙逸仙纪念医院EICU一区收治了一名急性髓系白血病化疗后骨髓抑制,合并重症肺炎、脓毒性休克、多器官功能衰竭的患者杨伯。接受治疗期间,杨伯一度病情十分危重,而治疗之路更是困难重重:一边,NRS2002营养风险量表筛查显示,杨伯存在高营养风险(高营养风险意为由于患者病情危重无法正常饮食摄入营养而导致身体无法获得足够的营养素,进而对健康造成不利影响的风险),需要刻不容缓的早期肠内营养支持作为危重病转归、患者康复的重要基础。另一边,杨伯因为病重处于机械通气状态、需要连续镇静,并且杨伯还合并有吞咽功能不全及胃排空障碍,存在高误吸风险。
两个“高风险”并存,鼻胃管喂养已不适合杨伯的治疗方案,幽门后喂养成为急不我待的首选营养治疗途径。在该院急诊科主任蒋龙元教授、副主任杨正飞教授的果断指导下,EICU一区医护团队迎难而上,决定利用床旁超声技术引导为杨伯置入鼻肠管,快速打通杨伯的能量供给通道,为患者的康复之路抢得先机。
在超声技术的帮助下留置经鼻空肠营养管置管,通过实时、精准地引导,在可视的情况下使鼻空肠管尖端顺利通过患者幽门及胃窦部,后缓慢送达十二指肠水平段,整个过程就像身体里有了“导航仪”。
杨正飞教授透露,鼻肠管放置成功后,杨伯的腹部平片展示管道显示了“完美的双C曲线”(“双C”曲线:导管腹部平片可见鼻肠管于患体内呈左→右→左走形,螺旋式下降,脊柱左侧C为鼻肠管经过胃的走形,脊柱右侧的C为鼻肠管通过幽门及胃窦部达到十二指肠),在“双C”的护航下,杨伯顺利“渡过难关”,康复出院。
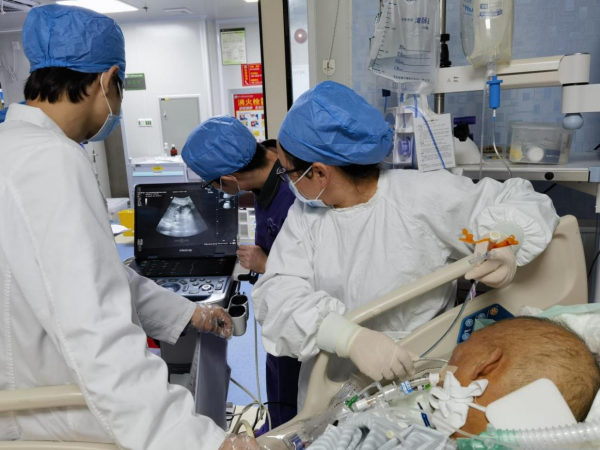
△医护合作行床旁超声引导下留置鼻肠管
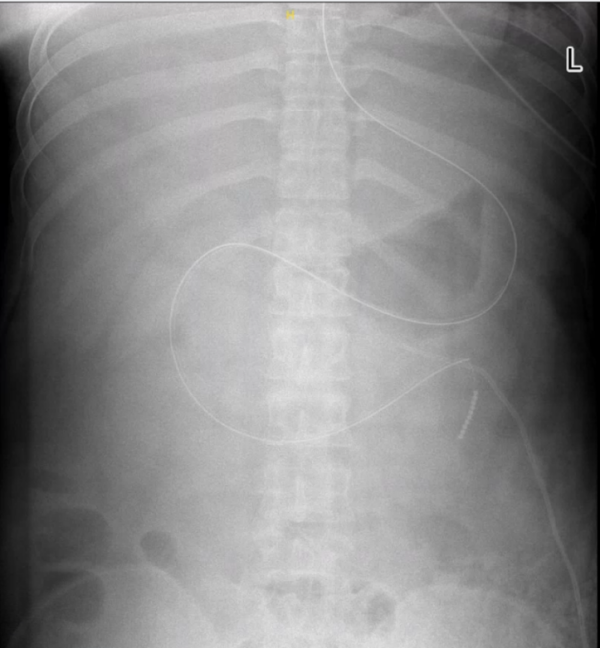
△留置后腹部平片显示完美的“双C”曲线
与时俱进建团队,精准护航危重症患者
杨正飞教授介绍,EICU收治的急危重症患者普遍存在高误吸风险,因而幽门后置管鼻肠管喂养是目前危重症患者重要的营养支持手段。常见的鼻肠管置管方法有内镜下置管、床旁盲插法等。内镜下置管需要特定设备且费用也相对较高;传统的床旁盲插法相对方便,花费少,但易发生如误入颅内以及气道等严重并发症。近年来,随着超声技术的不断应用和发展,在鼻肠管置管过程中使用超声引导可以显著提高置管成功率及减少并发症的发生。EICU一区在蒋龙元主任、杨正飞副主任的指导下,与时俱进地组建了鼻肠管留置医护团队,护理骨干经过相关技术操作培训后均取得资质证书,目前,团队医生均为经验丰富的重症监护室医生,团队护士为通过鼻肠管置管培训并取得合格证书的护士、广东省护理学会ICU专科护士,团队已在临床工作中成功开展了多例床旁超声引导下鼻肠管置入技术。
据悉自护理团队开展此项新技术以来, 该院EICU一区已成功开展床旁超声引导下鼻肠管置入术30余例,做到“全程可视、精准无创”,且无并发症的发生。帮助危重症患者及时的建立了幽门后喂养通道并尽早的启动了肠内营养,从而减少患者返流误吸、以及呼吸机相关性肺炎发生率,同时缩短了患者机械通气时间及EICU住院时间。

△杨正飞副主任指导团队李炜婷护师超声引导下留置鼻肠管
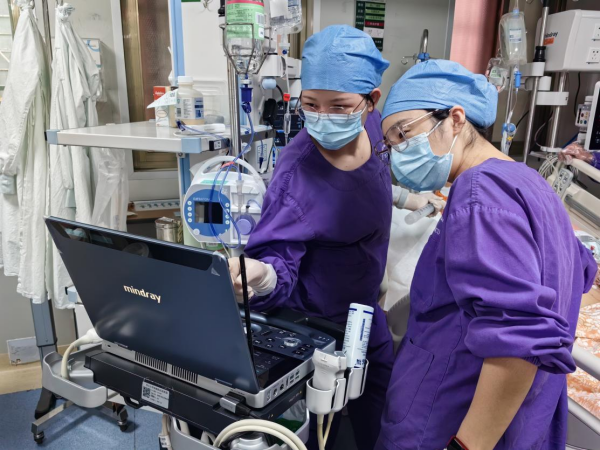
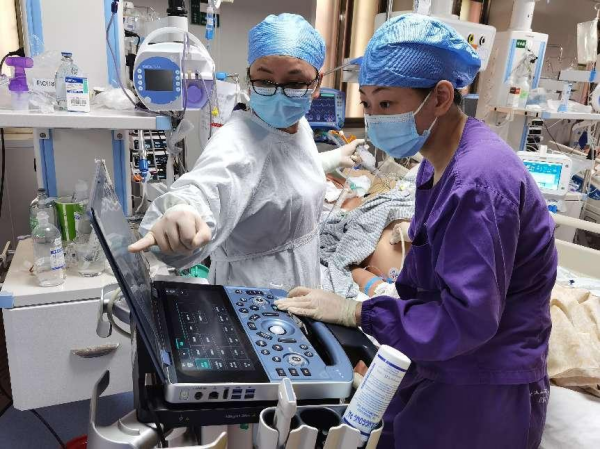
△EICU团队正在操作超声引导下留置鼻肠管

△EICU超声引导下留置鼻肠管团队